जीवनलाई कायम राख्ने तत्वहरू मध्ये एक अक्सिजन हो
शरीरमा जैविक अक्सिडेशनको लागि माइटोकोन्ड्रिया सबैभन्दा महत्त्वपूर्ण स्थान हो। यदि तन्तु हाइपोक्सिक छ भने, माइटोकोन्ड्रियाको अक्सिडेटिभ फास्फोरिलेसन प्रक्रिया सामान्य रूपमा अगाडि बढ्न सक्दैन। फलस्वरूप, ADP को ATP मा रूपान्तरण बिग्रन्छ र विभिन्न शारीरिक कार्यहरूको सामान्य प्रगति कायम राख्न अपर्याप्त ऊर्जा प्रदान गरिन्छ।
टिस्यु अक्सिजन आपूर्ति
धमनी रगतमा अक्सिजनको मात्रा CaO2=१.३९*Hb*SaO2+०.००३*PaO2(mmHg)
अक्सिजन ढुवानी क्षमता DO2=CO*CaO2
सामान्य मानिसहरूले श्वासप्रश्वास बन्द हुन सहन सक्ने समय सीमा
हावा सास फेर्दा: ३.५ मिनेट
४०% अक्सिजन सास फेर्दा: ५.० मिनेट
१००% अक्सिजन सास लिँदा: ११ मिनेट
फोक्सोको ग्यास आदानप्रदान
हावामा अक्सिजनको आंशिक चाप (PiO2): २१.२kpa(१५९mmHg)
फोक्सोको कोषहरूमा अक्सिजनको आंशिक चाप (PaO2):१३.०kpa(९७.५mmHg)
अक्सिजनको मिश्रित शिरापरक आंशिक चाप (PvO2):५.३kpa(३९.७५mmHg)
सन्तुलित पल्स अक्सिजन चाप (PaO2): १२.७kpa(९५.२५mmHg)
हाइपोक्सिमिया वा अक्सिजनको कमीको कारणहरू
- वायुकोशीय हाइपोभेन्टिलेशन (A)
- भेन्टिलेसन/पर्फ्युजन (VA/Qc)असमानता(a)
- घटेको फैलावट (Aa)
- दायाँबाट बायाँ शन्टमा रक्त प्रवाह बढ्यो (Qs/Qt बढ्यो)
- वायुमण्डलीय हाइपोक्सिया (I)
- कन्जेस्टिभ हाइपोक्सिया
- रक्तअल्पता हाइपोक्सिया
- टिस्यु विषाक्त हाइपोक्सिया
शारीरिक सीमाहरू
सामान्यतया यो विश्वास गरिन्छ कि PaO2 ४.८KPa(३६mmHg) मानव शरीरको बाँच्ने सीमा हो।
हाइपोक्सियाको खतरा
- मस्तिष्क: ४-५ मिनेटको लागि अक्सिजन आपूर्ति रोकिएमा अपूरणीय क्षति हुनेछ।
- मुटु: मुटुले मस्तिष्कभन्दा बढी अक्सिजन खपत गर्छ र यो सबैभन्दा संवेदनशील हुन्छ।
- केन्द्रीय स्नायु प्रणाली: संवेदनशील, कम सहनशील
- सास फेर्नुहोस्: फुफ्फुसीय सूजन, ब्रोन्कोस्पाज्म, कोर पल्मोनेल
- कलेजो, मिर्गौला, अन्य: एसिड प्रतिस्थापन, हाइपरकेलेमिया, रगतको मात्रा बढेको
तीव्र हाइपोक्सियाका लक्षण र संकेतहरू
- श्वासप्रश्वास प्रणाली: सास फेर्न गाह्रो हुनु, फोक्सोमा सूजन हुनु
- मुटुको धड्कन: धड्कन बढ्नु, एरिथमिया, एनजाइना, रक्तनली फुट्नु, झट्का लाग्नु
- केन्द्रीय स्नायु प्रणाली: उत्साह, टाउको दुखाइ, थकान, कमजोर निर्णय क्षमता, अस्पष्ट व्यवहार, सुस्तता, बेचैनी, रेटिनल रक्तस्राव, आक्षेप, कोमा।
- मांसपेशी स्नायुहरू: कमजोरी, कम्पन, हाइपररेफ्लेक्सिया, गतिहीनता
- चयापचय: पानी र सोडियम अवधारण, एसिडोसिस
हाइपोक्सिमियाको डिग्री
हल्का: साइनोसिस छैन PaO2>6.67KPa(50mmHg); SaO2<90%
मध्यम: साइनोटिक PaO2 ४-६.६७KPa(३०-५०mmHg); SaO2 ६०-८०%
गम्भीर: चिन्हित साइनोसिस PaO2<4KPa(30mmHg); SaO2<60%
PvO2 मिश्रित शिरापरक अक्सिजन आंशिक चाप
PvO2 ले प्रत्येक तन्तुको औसत PO2 प्रतिनिधित्व गर्न सक्छ र तन्तु हाइपोक्सियाको सूचकको रूपमा काम गर्न सक्छ।
PVO2 को सामान्य मान: ३९±३.४mmHg।
तन्तु हाइपोक्सिया <३५mmHg।
PVO2 मापन गर्न, फुफ्फुसीय धमनी वा दायाँ एट्रियमबाट रगत लिनुपर्छ।
अक्सिजन थेरापीको लागि संकेत
टर्मो इशिहाराले प्रस्ताव गरेको PaO2=8Kp(60mmHg)
PaO2<8Kp, 6.67-7.32Kp(50-55mmHg) बीचको दीर्घकालीन अक्सिजन थेरापीको लागि संकेत।
PaO2=७.३Kpa(५५mmHg) अक्सिजन थेरापी आवश्यक छ
तीव्र अक्सिजन थेरापी दिशानिर्देशहरू
स्वीकार्य संकेतहरू:
- तीव्र हाइपोक्सिमिया (PaO2<60mmHg;SaO<90%)
- मुटुको धड्कन र सास रोकिने
- हाइपोटेन्सन (सिस्टोलिक रक्तचाप <९० मिमी एचजी)
- कम कार्डियक आउटपुट र मेटाबोलिक एसिडोसिस (HCO3<१८mmol/L)
- श्वासप्रश्वासको समस्या (R>२४/मिनेट)
- CO विषाक्तता
श्वासप्रश्वास विफलता र अक्सिजन थेरापी
तीव्र श्वासप्रश्वास विफलता: अनियन्त्रित अक्सिजन सास फेर्न
ARDS: पिप प्रयोग गर्नुहोस्, अक्सिजन विषाक्तताबाट सावधान रहनुहोस्
CO विषाक्तता: हाइपरबेरिक अक्सिजन
दीर्घकालीन श्वासप्रश्वास विफलता: नियन्त्रित अक्सिजन थेरापी
नियन्त्रित अक्सिजन थेरापीका तीन प्रमुख सिद्धान्तहरू:
- अक्सिजन इनहेलेसनको प्रारम्भिक चरणमा (पहिलो हप्ता), अक्सिजन इनहेलेसनको एकाग्रता <३५%
- अक्सिजन थेरापीको प्रारम्भिक चरणमा, २४ घण्टासम्म निरन्तर सास फेर्न
- उपचार अवधि: >३-४ हप्ता→अलगामी अक्सिजन सास फेर्दै (१२-१८ घण्टा/दिन) * आधा वर्ष
→घरेलु अक्सिजन थेरापी
अक्सिजन थेरापीको समयमा PaO2 र PaCO2 को ढाँचा परिवर्तन गर्नुहोस्
अक्सिजन थेरापीको पहिलो १ देखि ३ दिनमा PaCO2 मा वृद्धिको दायरा PaO2 परिवर्तन मान * ०.३-०.७ को कमजोर सकारात्मक सहसम्बन्ध हो।
CO2 एनेस्थेसिया अन्तर्गत PaCO2 लगभग 9.3KPa (70mmHg) हुन्छ।
अक्सिजन इनहेलेसन गरेको २-३ घण्टा भित्र PaO2 लाई ७.३३KPa (५५mmHg) मा बढाउनुहोस्।
मध्यावधि (७-२१ दिन); PaCO2 द्रुत गतिमा घट्छ, र PaO2↑ ले बलियो नकारात्मक सहसम्बन्ध देखाउँछ।
पछिल्लो अवधिमा (दिन २२-२८), PaO2↑ महत्त्वपूर्ण हुँदैन, र PaCO2 अझ घट्छ।
अक्सिजन थेरापी प्रभावहरूको मूल्याङ्कन
PaO2-PaCO2:५.३-८KPa(४०-६०mmHg)
प्रभाव उल्लेखनीय छ: भिन्नता> २.६७ केपीए (२० मिमीएचजी)
सन्तोषजनक उपचारात्मक प्रभाव: भिन्नता २-२.२६KPa(१५-२०mmHg) छ।
कमजोर प्रभावकारिता: भिन्नता <२KPa(१६mmHg)
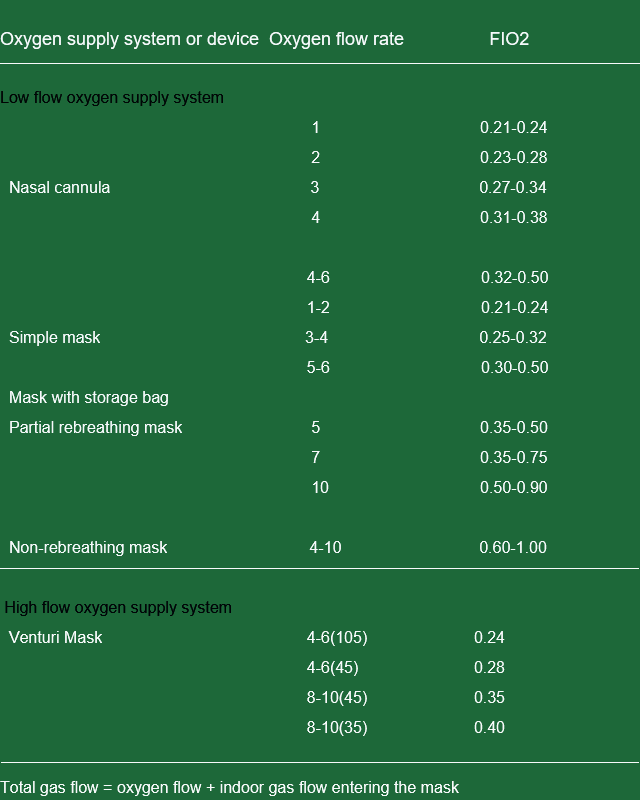
अक्सिजन थेरापीको अनुगमन र व्यवस्थापन
- रक्त ग्यास, चेतना, ऊर्जा, साइनोसिस, श्वासप्रश्वास, मुटुको धड्कन, रक्तचाप र खोकी अवलोकन गर्नुहोस्।
- अक्सिजनलाई आर्द्र र तताउनु पर्छ।
- अक्सिजन सास फेर्नु अघि क्याथेटर र नाकको अवरोध जाँच गर्नुहोस्।
- दुई पटक अक्सिजन इनहेलेसन पछि, अक्सिजन इनहेलेसन उपकरणहरू सफा गरेर कीटाणुरहित गर्नुपर्छ।
- अक्सिजन फ्लो मिटर नियमित रूपमा जाँच गर्नुहोस्, आर्द्रीकरण बोतललाई कीटाणुरहित गर्नुहोस् र हरेक दिन पानी परिवर्तन गर्नुहोस्। तरल पदार्थको स्तर लगभग १० सेन्टिमिटर छ।
- आर्द्रीकरण बोतल राख्नु र पानीको तापक्रम ७०-८० डिग्रीमा राख्नु उत्तम हुन्छ।
फाइदा र बेफाइदाहरू
नाकको क्यानुला र नाक बन्द हुनु
- फाइदाहरू: सरल, सुविधाजनक; बिरामीहरूलाई, खोक्दा, खाना खाँदा असर गर्दैन।
- बेफाइदाहरू: सांद्रता स्थिर हुँदैन, सास फेर्न सजिलै प्रभावित हुन्छ; श्लेष्म झिल्ली जलन।
मास्क
- फाइदाहरू: एकाग्रता अपेक्षाकृत स्थिर हुन्छ र थोरै उत्तेजना हुन्छ।
- बेफाइदाहरू: यसले केही हदसम्म कफ र खानपानलाई असर गर्छ।
अक्सिजन निकासीको लागि संकेतहरू
- सचेत महसुस गर्दै र राम्रो महसुस गर्दै
- साइनोसिस गायब हुन्छ
- अक्सिजन निकासा पछि ३ दिनमा PaO2>8KPa (60mmHg), PaO2 घट्दैन
- पाको२<६.६७ किलोपा (५० मिमी एचजी)
- सास फेर्न सहज हुन्छ
- HR सुस्त हुन्छ, एरिथमियामा सुधार हुन्छ, र रक्तचाप सामान्य हुन्छ। अक्सिजन फिर्ता लिनु अघि, रगत ग्यासमा परिवर्तनहरू अवलोकन गर्न ७-८ दिनको लागि अक्सिजन सास फेर्न बन्द गर्नुपर्छ (१२-१८ घण्टा/दिन)।
दीर्घकालीन अक्सिजन थेरापीको लागि संकेत
- PaO2< 7.32KPa (55mmHg)/PvO2< 4.66KPa (55mmHg), अवस्था स्थिर छ, र रक्त ग्यास, तौल, र FEV1 तीन हप्ता भित्र धेरै परिवर्तन भएको छैन।
- १.२ लिटर भन्दा कम FEV2 भएको क्रोनिक ब्रोन्काइटिस र एम्फाइसेमा
- निशाचरल हाइपोक्सिमिया वा स्लीप एपनिया सिन्ड्रोम
- व्यायाम-प्रेरित हाइपोक्सिमिया वा COPD भएका व्यक्तिहरू जो छोटो दूरीको यात्रा गर्न चाहन्छन्
दीर्घकालीन अक्सिजन थेरापीमा छ महिनादेखि तीन वर्षसम्म निरन्तर अक्सिजन सास फेर्नु समावेश छ।
अक्सिजन थेरापीको साइड इफेक्ट र रोकथाम
- अक्सिजन विषाक्तता: अक्सिजन सास फेर्नको अधिकतम सुरक्षित सांद्रता ४०% हो। ४८ घण्टासम्म ५०% भन्दा बढी भएपछि अक्सिजन विषाक्तता हुन सक्छ। रोकथाम: लामो समयसम्म उच्च सांद्रता भएको अक्सिजन सास फेर्नबाट बच्नुहोस्।
- एटेलेक्टेसिस: रोकथाम: अक्सिजनको मात्रा नियन्त्रण गर्नुहोस्, धेरै पटक घुमाउन प्रोत्साहित गर्नुहोस्, शरीरको स्थिति परिवर्तन गर्नुहोस्, र खकारको उत्सर्जनलाई बढावा दिनुहोस्।
- सुख्खा श्वासप्रश्वास स्राव: रोकथाम: सास लिने ग्यासको आर्द्रीकरणलाई बलियो बनाउनुहोस् र नियमित रूपमा एरोसोल इनहेलेसन गर्नुहोस्।
- पोस्टरियर लेन्स फाइब्रस टिस्यु हाइपरप्लासिया: नवजात शिशुहरूमा मात्र देखिन्छ, विशेष गरी समयपूर्व जन्मेका शिशुहरूमा। रोकथाम: अक्सिजनको सांद्रता ४०% भन्दा कम राख्नुहोस् र १३.३-१६.३KPa मा PaO2 नियन्त्रण गर्नुहोस्।
- श्वासप्रश्वासमा अवसाद: अक्सिजनको उच्च सांद्रता सास फेरेपछि हाइपोक्सिमिया र CO2 अवधारण भएका बिरामीहरूमा देखिन्छ। रोकथाम: कम प्रवाहमा निरन्तर अक्सिजनेशन।
अक्सिजनको नशा
अवधारणा: ०.५ वायुमण्डलीय चापमा अक्सिजन सास लिँदा तन्तु कोषहरूमा हुने विषाक्त प्रभावलाई अक्सिजन विषाक्तता भनिन्छ।
अक्सिजन विषाक्तताको घटना अक्सिजनको सांद्रतामा भन्दा अक्सिजनको आंशिक चापमा निर्भर गर्दछ।
अक्सिजन नशाको प्रकार
फुफ्फुसीय अक्सिजन विषाक्तता
कारण: ८ घण्टासम्म लगभग एक वायुमण्डलको चापमा अक्सिजन श्वासप्रश्वासमा लिनुहोस्।
क्लिनिकल अभिव्यक्तिहरू: पछाडिको भागमा दुखाइ, खोकी, सास फेर्न गाह्रो हुनु, महत्त्वपूर्ण क्षमतामा कमी आउनु, र PaO2 घट्नु। फोक्सोमा सूजन कोशिका घुसपैठ, भीडभाड, सूजन र एटेलेक्टेसिस सहित सूजन घाउहरू देखा पर्छन्।
रोकथाम र उपचार: अक्सिजन सास फेर्ने समय र सांद्रता नियन्त्रण गर्नुहोस्
मस्तिष्क अक्सिजन विषाक्तता
कारण: २-३ वायुमण्डलभन्दा माथि अक्सिजन सास लिने
क्लिनिकल अभिव्यक्तिहरू: दृश्य र श्रवण कमजोरी, वाकवाकी, आक्षेप, बेहोस र अन्य स्नायु सम्बन्धी लक्षणहरू। गम्भीर अवस्थामा, कोमा र मृत्यु हुन सक्छ।
पोस्ट समय: डिसेम्बर-१२-२०२४
